Día de la fibromialgia
Últimamente nos hemos ocupado de enfermedades “nuevas” que no son tales (Lupus, celiaquía, etc) sino que sólo hace muy poco que se ha avanzado en su reconocimiento, y no por entero, en su diagnóstico, causas y/o tratamientos y que, además, están interrelacionadas. Nuestra OS está al tanto de esos avances y de su cobertura.
La fibromialgia es un trastorno crónico caracterizado por dolor musculoesquelético en todo el cuerpo, fatiga persistente (cansancio), sueño no reparador, rigidez generalizada, cefaleas, sensación de hormigueo o adormecimiento en las manos y los pies, periodos menstruales dolorosos, síntomas ansioso-depresivos, falta de memoria o dificultad para concentrarse y con una exagerada hipersensibilidad en múltiples puntos predefinidos sin alteraciones orgánicas demostrables fácilmente. Es 10 veces más común en mujeres. Recién en 1992 es reconocida como una enfermedad por la OMS y por lo tanto, debe ser reconocida por SBASE.
Sus causas no son hasta hoy completamente comprendidas aunque se relacionan con trastornos del sistema nervioso central y periférico, alteración en los neurotransmisores y hormonas, perturbaciones en el sueño, factores genéticos, alteraciones en el sistema inmunológico, alteraciones psiquiátricas, estrés físico o mental, y alteración en los tejidos periféricos con otras enfermedades reumatológicas, infecciones, trauma físico, sustancias químicas, vacunas y con la sensibilidad al gluten no celíaca. O sea, existen pocas certezas al respecto.
Su principal síntoma es su hipersensibilización central y dolorosa al calor tanto nocivo como inocuo, al frío, a la electricidad cutánea o intramuscular, al ruido, al estímulo de presión tactil, etc. Por ejemplo, una presión al tacto que no ocasiona dolor en un paciente testigo sí lo hace en otro que padece fibromialgia.
Otro problema en su diagnóstico es que el trastorno no presenta anormalidades en los análisis rutinarios de laboratorio, salvo en los más complejos como la resonancia magnética, en alteraciones neurohormonales o en la continuidad, la arquitectura y la estructura del sueño (sueño fragmentado, disminución de las fases profundas del sueño, etc.). Algunas hipótesis apuntan hacia una predisposición genética, pues la fibromialgia es 8 veces más frecuente entre miembros de la misma familia, Sin embargo, estos patrones también se han encontrado en otras enfermedades como el síndrome de fatiga crónica, el síndrome del intestino irritable, la depresión, etc.
Ya se ha descartado que la fibromialgia sea una variante depresiva. La alta prevalencia de ansiedad y depresión en los pacientes es, más bien, una consecuencia que una de sus causas.
Existen descripciones de casos en los que las manifestaciones clínicas coinciden con las de una infección viral o bacteriana.
 En 2014, un estudio sobre 20 pacientes con fibromialgia sin enfermedad celíaca demostró que mejoraron cuando se les retiró el gluten de la dieta. Esta observación apoya la hipótesis de que la sensibilidad al gluten no celíaca puede ser una causa subyacente de la fibromialgia. Otras hipótesis adjudican su causa a factores ambientales como la hipersensibilidad al níquel,
En 2014, un estudio sobre 20 pacientes con fibromialgia sin enfermedad celíaca demostró que mejoraron cuando se les retiró el gluten de la dieta. Esta observación apoya la hipótesis de que la sensibilidad al gluten no celíaca puede ser una causa subyacente de la fibromialgia. Otras hipótesis adjudican su causa a factores ambientales como la hipersensibilidad al níquel,
El debate continúa si es una enfermedad o si es, en realidad, un conjunto de síntomas (es decir, un síndrome) correspondiente a enfermedades reumatológicas, neurológicas o inmunológicas, de difícil y costoso diagnóstico o si, simplemente, se trata de la acentuación de un conjunto de procesos (fatiga, trastornos del sueño, dolores, etc.) que no constituyen una enfermedad en sí mismos aunque su conjunción genere importantes problemas para la vida normal de quien los padece.
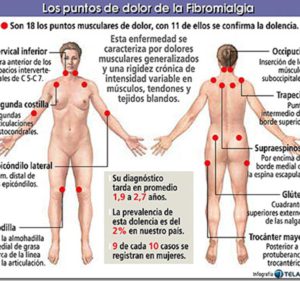
Aunque el resultado del examen físico general casi siempre es normal y las personas tienen un aspecto saludable, un examen cuidadoso de los músculos de las personas con fibromialgia revela zonas sensibles al tacto en lugares específicos, llamados puntos hipersensibles. Estos son áreas del cuerpo que resultan dolorosas cuando se ejerce presión sobre ellas. La presencia y el patrón de estos puntos característicamente hipersensibles diferencian la fibromialgia de otras afecciones.
Los resultados de las investigaciones indican con bastante consenso que su origen es neurológico, y que el dolor resultaría de desequilibrios neuroquímicos a nivel del sistema nervioso central.
La fibromialgia se diagnostica más frecuentemente en individuos que padecen ciertas enfermedades, como la artritis reumatoide, el lupus eritematoso sistémico, la artritis espinal y la celiaquía o la artrosis.
El diagnóstico se basa en los síntomas de dolor difuso y crónico del paciente que se queja de que “le duele todo”. En general, la mayoría de los médicos diagnostican el síndrome de fibromialgia por la sintomatología clínica, la exploración física y la exclusión de otros procesos que puedan causar síntomas semejantes.

Frida Kahlo
Los criterios actuales exigen para el diagnóstico de fibromialgia la presencia de dolor generalizado, afectando ambos lados del cuerpo –izquierdo y derecho – , así como por encima y por debajo de la cintura, de más de 3 meses de duración, junto con la presencia de al menos 11 de los 18 puntos de dolor
Es difícil de tratar y tiene mejores resultados si es manejada por un equipo médico multidisciplinario. Entre las terapias no farmacológicas, las intervenciones nutricionales (educación, suplementos, perder peso, dieta sin gluten, etc.) están demostrando su mayor eficacia. Entre los fármacos: antidepresivos, inhibidores de la recaptación de serotonina, antiinflamatorios no esteroidales, antiepilépticos (o «reguladores del ánimo»), hipnóticos, relajantes musculares, terapia hormonal, etc.
Las causas del Lupus y de la fibramialgia siguen indeterminadas. La fibromialgia es causada por niveles anormales de neuro-químicos en el cerebro humano, que no conducen necesariamente al dolor en sí, pero sí a sentir el dolor de manera más severa. También el medio ambiente y la genética son importantes pero no hay pruebas concluyentes. Incluso hay teorías que se basan en cómo el número de vasos sanguíneos en las extremidades del cuerpo humano pueden cambiar la forma en que el cerebro percibe el dolor.
El misterio detrás de las causas del lupus y de la fibromialgia no es la único que tienen en común sino también los síntomas por lo cual se producen diagnósticos erróneos (y por lo tanto, un pobre tratamiento): dolor en las articulaciones, hinchazón de las extremidades (en el caso de la fibromialgia puede ocurrir sólo la sensación), fatiga, fotosensibilidad y cambios rápidos e inesperados de peso, etc.
Las diferencias: el lupus presenta a veces erupciones en forma de mariposa y puede ser mortal (insuficiencia renal, pulmonar, cardíaca o del sistema nervioso central, desarrollar cáncer) en tanto la fibromialgia no.
Para el diagnóstico de lupus se realizarán profundos exámenes de sangre y orina, hígado y riñones mientras que para el sospechoso de fibromialgia se probarán primero los 18 puntos de dolor para luego averiguar en sangre si aparecen los marcadores característicos.
Para el tratamiento del lupus se tratará de evitar complicaciones graves, mientras en la fibromialgia se administrarán analgésicos y antiinflamatorios y, según sea el caso, antidepresivos y píldoras para dormir
